Actualizado el viernes, 17 febrero, 2023
Desde la aparición del virus SARS-2 en el otoño de 2019, el mundo no ha sido el mismo. Los esfuerzos para contener la propagación solo han funcionado parcialmente. Para el verano de 2020, se estima que 500.000 personas habían muerto de COVID-19, mientras que miles de millones más habían tenido que alterar su vida diaria. No está claro lo que traerá el futuro, pero todo, desde nuestra etiqueta interpersonal hasta nuestros sistemas económicos, puede cambiar permanentemente por la pandemia.

Lugares de trabajo cerrados por medidas de bloqueo; rostros cubiertos con máscaras de grado médico; Redes sociales saturadas de estadísticas de infección y controversias políticas: en pocos meses, la actual pandemia de COVID-19 ha transformado el mundo.
Ahora bien, ¿qué podemos esperar de los próximos años? Eso todavía no está claro. No obstante, este relato rigurosamente investigado y científicamente fundamentado revela las múltiples formas en que el coronavirus puede remodelar la sociedad.
Estas claves se basan en una amplia gama de disciplinas, desde la historia y la sociología hasta la epidemiología y la genética, para presentar una visión profética de las formas significativas y sutiles en que esta pandemia actual afectará la vida cotidiana.


Principales dudas sobre la enfermedad y sus síntomas
- ¿Cómo se contagia?
- ¿Cuáles son los síntomas?
- ¿Es la pérdida del olfato y el gusto un síntoma?
- ¿Cuáles son los grupos de más riesgo?
- ¿Cuanto tiempo se tarda en ser contagioso?
- ¿Cuándo hay que llamar a los servicios sanitarios?
- ¿Qué se puede tomar para los síntomas?
- ¿Cuánto dura la enfermedad?
- ¿Cuál es la tasa de mortalidad?
- ¿Cómo se contabilizan los casos de infectados?
- ¿Cómo funcionan los test?
- ¿Son útiles las mascarillas?
- ¿Cuándo habrá una vacuna?
Científicos de todo el mundo trabajan para iluminar las vías de propagación del patógeno. Un equipo del Instituto Nacional de Alergias y Enfermedades Infecciosas de EE UU advierte de que el nuevo coronavirus permanece tres horas suspendido en el aire, cuatro horas en el cobre de las monedas, un día entero en el cartón y de dos a tres días en el plástico o en el acero inoxidable de un grifo. El trabajo, cuyos resultados preliminares se divulgaron hace unos días, se acaba de publicar en la revista The New England Journal of Medicine.

Otro maravilloso gráfico de Pictoline
¿Quién corre realmente más riesgo de ser contagiado?
Se calcula que cada persona infectada le pasa el virus a otras dos o tres personas. Y estas a estas a otras dos o tres y así hasta que consiga pararse. De modo que un solo infectado puede propagar el virus a 2 personas en un primer nivel, a 4 en el siguiente, a 8 en el siguiente, a 16 en el siguiente y así progresivamente hasta que al cabo de una semana, un solo infectado puede haber contagiado a más de mil personas.
En el estudio, publicado en la revista The New England Journal of Medicine, expertos de los NIH, los gubernamentales Centros para el Control y la Prevención de Enfermedades (CDC) y de las universidades de California y Princeton hallaron que el coronavirus SARS-CoV-2, que causa la enfermedad COVID-19, es detectable en los aerosoles hasta tres horas, en el cobre hasta cuatro horas y en el cartón hasta 24 horas.
Otro grave problema es que cuando se frena el contagio en un país el problema no queda resuelto. China, por ejemplo informó de una disminución de las nuevas infecciones por coronavirus pero grandes ciudades como Pekín y Shanghái siguen lidiando con casos de viajeros infectados que llegan del extranjero.
Es decir, China ha pasado de «exportar contagiados» a «importar contagiados» procedentes de otros países.
Diversos expertos en Salud Pública predicen que entre el 40 y el 80 % de la población mundial podría infectarse por este microorganismo durante este año.
Una investigación realizada en China reveló que los pacientes con el grupo sanguíneo tipo A podrían ser más vulnerables y tendrían una mayor tasa de infección y a presentar síntomas más graves. En cambio, las personas con el tipo O «tenían un riesgo significativamente menor de contraer la enfermedad infecciosa» en comparación con otras.
Se trata de un estudio preliminar, destaca el South China Morning Press.
«El coronavirus no sólo mata gente mayor. Hay casos de jóvenes sanos que han sufrido complicaciones graves»

Otro maravilloso gráfico de Pictoline
¿Hay realmente una nueva cepa?
A esta preocupación se sumaba el estudio de la Universidad de Pekín y la Academia de Ciencias de China sobre una segunda cepa del coronavirus COVID-19. Los investigadores chinos aseguran que esta nueva mutación del covid-19 , identificada como tipo L, es mucho más agresiva y está relacionada al 70% de los casos analizados, mientras que el tipo S es menos maligno y habría infectado al 30% restante.
¿Por qué el coronavirus también mata a jóvenes sanos? Nadie está a salvo. Los virus mutan. Aunque la atención se centra en los grupos más vulnerables por edad o patologías previas, la realidad es que también es letal en personas jóvenes y sanas.
En la actualidad se conocen siete tipos de coronavirus que infectan humanos, deben su nombre al hecho de tener una forma esférica de la que sobresalen unas espículas.
Desmintiendo la primera hipótesis de investigadores chinos
El último estudio desmiente que haya dos cepas del coronavirus. Es aún muy poco para sacar conclusiones firmes relativas a la dispersión del nuevo coronavirus pero un análisis de 500 genomas en cinco continentes no aprecia distintas cepas del coronavirus. Dicho estudio no ha mostrado cambios en la virulencia del COVID-19, lo que permite un mayor control del mismo.
Así se desprende del último informe del proyecto de código abierto ‘Nextstrain’, que también advierte de que el verdadero peligro del virus es que “circula fluidamente en toda Europa, con mucho movimiento entre países”.
Sin embargo, hay investigadores que secuenciando el ARN del coronavirus que ha llegado a España, afirman que: El virus que entró en España no es el mismo que salió de Wuhan: lo que revela su genoma. Investigadores han secuenciado el ARN del coronavirus que contagió a tres personas en Valencia el pasado mes de febrero y muestran que el SARS-CoV-2 ha mutado desde que salió de China.
¿Nueva cepa del coronavirus?
Atención a lo que dice la Organización Mundial de la Salud (OMS) sobre esta pandemia. «El coronavirus no sólo mata gente mayor». Esa es la advertencia del director general de la OMS, Tedros Adhanom Ghebreyesus, quien también ha recordado que hay un número significativo de jóvenes que han muerto por esta enfermedad. «Hay casos de jóvenes sanos que han sufrido complicaciones graves».
Los coronavirus alteran su material genético —en este caso el ARN— para sobrevivir a nuevos huéspedes y entornos. Los investigadores analizaron 103 genomas secuenciados utilizando cepas de China y encontraron que el 70 % de ellas eran del tipo L, más virulento.
Asimismo, indicaron que su estudio, publicado en la ‘National Science Review’, se basó en el análisis de un rango limitado de información. Necesitan estudios de seguimiento con una mayor cantidad de datos para comprender la evolución del virus.
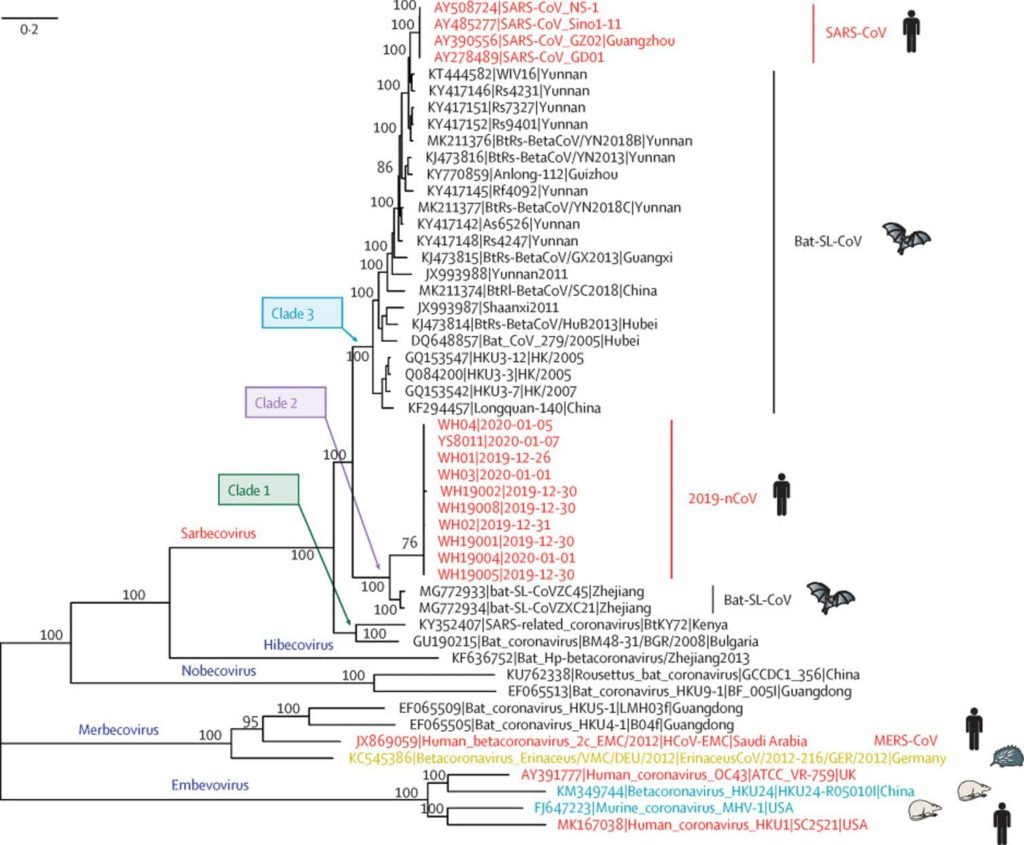
Análisis filogenético de los genomas completos de 2019-nCoV y de los virus representativos del Betacoronavirus.
The Lancet – Genomic characterisation and epidemiology of 2019 novel coronavirus: implications for virus origins and receptor binding
Los autores estiman que el descenso inicial en los casos se pudo deber a las acciones llevadas a cabo en países como China, que bloqueó las áreas donde el coronavirus se propagaba con rapidez, hospitalizó a las personas infectadas e instauró rigurosas medidas de aislamiento y cuarentena.
Sin embargo, los científicos requieren nuevas investigaciones para determinar si esta cepa más virulenta puede estar presente en los países que recientemente han confirmado casos.
Actuar rápido es esencial y la actitud ciudadana, determinante.
La organización Maldita.es ha creado un sitio específico –en este enlace– para ordenar y explicar la información que van generando sobre el coronavirus y DESMENTIR BULOS.
La guía de First Draft cuenta con herramientas de verificación, recomendaciones de ética y deontología periodística. Es importante que cualquier posible desinformación que nos llegue a nuestro teléfono móvil sea verificado antes de compartirlo con nuestros amigos y seres queridos. En este enlace podemos encontrar un buscador de bulos.
¿Podemos gestionar el contagio con la «inmunidad de rebaño?
En una carta abierta firmada por un grupo de 229 científicos de universidades británicas, se afirma que la estrategia actual del gobierno de Boris Johnson pondrá al servicio de salud británico bajo una presión adicional y «pone en peligro más vidas de lo necesario».
Los científicos también criticaron los comentarios hechos por sir Patrick Vallance, asesor científico jefe del gobierno, quien sugirió que parte de la estrategia de las autoridades era gestionar el contagio de la infección para hacer inmune a la población.
La idea de «gestionar el contagio» de la enfermedad para que la población obtenga inmunidad, conocida como la «inmunidad del rebaño» es muy peligrosa. Implica que para que algunos «sean más fuertes», los más débiles deben morir.
De acuerdo con este concepto, quienes están en riesgo de la infección pueden estar protegidos gracias a que están rodeados de personas que son resistentes a la enfermedad.
Estimaciones aproximadas apuntan que la «inmunidad del rebaño» frente al covid-19 se lograría aproximadamente cuando 60% de la población haya sufrido la enfermedad. Pero para entonces, ¿cuánta población habrá muerto?
Es casi imposible predecir lo que eso significaría en términos de costos humanos, pero de forma conservadora estamos estimando que serían decenas de miles de muertes y, posiblemente, centenares de miles de muertes.
Poco a poco vamos aprendiendo más sobre el SARS-CoV-2 y la enfermedad que provoca, la COVID-19. Y cuando salen ciertos estudios científicos pueden resultar desmoralizantes. Como el que se acaba de publicar – siguiendo la tónica de ser un preprint no revisado, y con un número de pacientes aceptable, pero justito – que dice que un número significativo de pacientes recuperados de COVID-19 no desarrollan inmunidad, y podrían volver a contagiarse.

Otro maravilloso gráfico de Pictoline
Vitamina D y Covid-19
La falta de vitamina D como factor común entre las personas con un cuadro más grave de coronavirus que requieren hospitalización. Así lo confirma un nuevo estudio español publicado en el Journal of Clinical Endocrinology & Metabolism de la Endocrine Society. No es el primer estudio que demuestra esta hipótesis. Diversos ensayos han demostrado que al administración de esta vitamina mejora el pronóstico de pacientes contagiados al aumentar la respuesta inmune sobre los efectos del virus.

Ictus y Covid-19
El riesgo de padecer un ictus en personas que han sufrido la Covid 19 es hasta 8 veces mayor que en la población general
Durante el estado de alarma de primavera muchas personas tuvieron que parar su tratamiento y ahora los expertos de Grupo 5 CIAN advierten de un previsible incremento de casos de ictus por el estilo de vida adoptado en confinamiento y por contagio de ictus. En base a estudios de registros hospitalarios, los pacientes infectados por COVID 19 tienen mayor riesgo de sufrir un ictus, especialmente en los más graves o con importante afectación sistémica.
El SARS-2 comenzó con algunas infecciones en Wuhan, pero rápidamente se salió de control
26 de diciembre de 2019. El Dr. Jixian Zhang, médico del Hospital Provincial de Hubei en Wuhan, China, informa una tendencia preocupante. Ha habido un aumento repentino en los casos de síndrome respiratorio agudo severo o SARS. Al final del mes, hay 104 pacientes con SARS. Y ya ha habido 15 muertos.
Al principio, las autoridades sanitarias chinas se muestran reacias a dar señales de alarma. Pero los pacientes siguen ingresando y los médicos pronto se sienten abrumados. En enero, Beijing envía equipos de epidemiólogos expertos para estudiar el brote y ordena a los gobiernos locales que cierren escuelas, negocios y otros espacios públicos. Para el 25 de enero, casi toda China cierra para detener la propagación de la enfermedad.
El 27 de enero, el Centro Chino para el Control de Enfermedades identifica al culpable de todo este caos: una nueva cepa de coronavirus, denominada SARS-CoV-2 o SARS-2 para abreviar. En unos meses, transformará el mundo.
Las primeras personas en contraer el SARS-2 probablemente se infectaron en el mercado mayorista de mariscos de Huanan, un «mercado húmedo» en el corazón de Wuhan. Como muchos mercados de todo el mundo, este bullicioso bazar ofrece vida salvaje recién sacrificada. Este estrecho contacto entre humanos y animales facilita que las enfermedades pasen de una especie a otra.
El virus SARS-2 probablemente se originó en murciélagos. Sin embargo, solo se convirtió en una amenaza para los humanos cuando desarrolló la capacidad de infectar a las personas. Esta pequeña mutación le permitió propagarse entre las poblaciones humanas a una velocidad increíble. Este tipo de transmisión de persona a persona es peligrosa porque el virus causa una enfermedad a veces mortal llamada COVID-19.
Los científicos todavía están estudiando exactamente cómo funciona COVID-19. Sus variados síntomas incluyen tos, fiebre, fatiga y, lo más extraño de todo, anosmia, la pérdida del sentido del olfato. Para algunos pacientes, el virus ataca los alvéolos, una parte de los pulmones responsable del intercambio de oxígeno, lo que puede provocar problemas respiratorios graves y, en última instancia, la muerte. Alrededor del 50 por ciento de los pacientes no presentan ningún síntoma, mientras que se estima que entre el 1 y el 1,2 por ciento de las personas mueren a causa del virus.
Desde su brote inicial, el SARS-2 se ha extendido a casi todos los países del mundo. En el camino, los gobiernos han tratado de controlar la propagación con regulaciones rigurosas, mientras que la gente común ha adaptado su vida laboral y social para adaptarse a la nueva amenaza. Aún así, hasta el 1 de julio de 2020, más de un millón de personas habían muerto a causa de la enfermedad en todo el mundo y no se vislumbra un final.
El virus SARS-2 tiene las cualidades ideales para crear una pandemia sostenida
En abril de 2020, las cosas no pintaban bien para Marilee Shapiro Asher. Tenía 107 años y le habían diagnosticado COVID-19. Los médicos dijeron que su probabilidad de supervivencia era inferior al 50 por ciento. Sin embargo, a pesar de las probabilidades, salió adelante.
Sorprendentemente, esta no era la primera vez que Asher había vencido a un virus importante. Allá por 1918, más de un siglo antes, había sobrevivido a la gripe española, una cepa de gripe particularmente mortal. La gripe española mató a millones de personas en todo el mundo, convirtiéndola en la pandemia más mortífera de la memoria moderna.
Como muestra la historia de Asher, la humanidad en su conjunto siempre tendrá que defenderse de nuevos virus. A veces, un brote será fácil de contener. Pero, cada pocas décadas, nos encontraremos con una nueva variedad que es particularmente difícil de manejar.
Como su nombre lo indica, el SARS-2 no es el único coronavirus que existe. De hecho, muchas variedades de coronavirus son endémicas , o están en constante circulación, dentro de la población humana. Afortunadamente, estos son leves y solo causan resfriados comunes. Sin embargo, en 2003, surgió en Hong Kong un nuevo coronavirus llamado SARS-1. En cuestión de meses, se extendió a 29 países diferentes y mató a más de 8.000 personas antes de ser contenido.
Entonces, ¿por qué el SARS-1 chisporroteó mientras el SARS-2 todavía está arrasando en todo el mundo? Para empezar, el SARS-1 era simplemente demasiado mortal. Cada virus tiene una tasa de letalidad o CFR. Esta es la probabilidad de que alguien muera después de estar infectado. El CFR para el brote de 2003 fue del 10 por ciento, lo que significa que mató a muchos pacientes antes de que pudieran propagar la enfermedad. El CFR para el SARS-2 está más cerca del 2 por ciento, lo que significa que es más probable que las personas sigan viviendo como vectores de enfermedades.
Otra diferencia clave es la tasa de reproducción del virus , o R0. Esta estadística mide la capacidad de propagación de un virus al mostrar el número promedio de personas que una persona enferma suele infectar. El R0 para el SARS-1 fue bastante bajo. Se estima que la tasa de SARS-2 es de dos a tres, lo que lo hace mucho más contagioso.
Esto se debe en parte a que el SARS-2 tiene un largo período de infecciosidad subclínica . Este es el período de tiempo en el que un paciente todavía se siente sano pero en realidad es capaz de transmitir un virus a otros. Entonces, mientras que las personas con SARS-1 solo pueden infectar a otras después de mostrar síntomas, las personas infectadas con SARS-2 son contagiosas durante más de una semana antes de darse cuenta de que están enfermas. Esto hace que el virus sea muy difícil de contener, ya que las personas generalmente no saben que lo están propagando.
Podemos frenar y detener las pandemias cambiando nuestro comportamiento
Sarampión. Escarlatina. Tifoidea. Tuberculosis. Cada una de estas enfermedades se cobró una vez miles de vidas al año. Hoy, gracias al descubrimiento de tratamientos médicos como la penicilina, la isoniazida y el cloranfenicol, ya no lo hacen. ¡Gracias, productos farmacéuticos!
Pero esa no es toda la historia. Si examina las tasas de mortalidad de cada una de estas enfermedades, encontrará un patrón curioso. Las mayores caídas en las muertes anuales se produjeron mucho antes de la introducción de cualquier droga maravillosa. Entonces, si los nuevos medicamentos no fueron la solución original para estas terribles aflicciones, ¿cuál fue?
En realidad, muchas de estas historias de éxito de salud pública provienen de mejoras básicas en el saneamiento, como la introducción del lavado de manos o un mayor acceso a agua potable. Estas pueden parecer soluciones simples, pero estas intervenciones no farmacéuticas , o NPI, son a menudo los aspectos más importantes del control de enfermedades.
Cuando el SARS-2 llegó por primera vez al escenario mundial, los científicos sabían que podría llevar años desarrollar una vacuna viable. Sin embargo, para salvar vidas, seguía siendo crucial reducir la tasa de reproducción del virus para que menos personas se enfermaran y a un ritmo más lento. Esto lanzó la ahora famosa frase «aplanar la curva». Para lograrlo, las autoridades sanitarias recomendaron varias NPI destinadas a reducir las vías disponibles para la propagación del virus.
En los EE. UU., Los intentos de aplanar la curva incluyeron «cierres», que cerraron escuelas, negocios y otros lugares públicos de reunión. Estos comenzaron a mediados de marzo y alcanzaron su punto máximo en abril, cuando, según el Washington Post , los estadounidenses pasaron un enorme 93 por ciento del tiempo en casa. Esta drástica medida puso una pausa muy necesaria en la transmisión del virus, pero tuvo un costo económico. En mayo, la tasa de desempleo había aumentado por encima del 15 por ciento.
Otro NPI eficaz es el uso de mascarillas. Si bien esta práctica se desaconsejó originalmente para guardar equipos para profesionales médicos, la mayoría de las personas finalmente adoptó el hábito. En abril, el 75 por ciento de los estadounidenses informaron que usaban máscaras fuera del hogar. Estas cifras son significativas, ya que incluso una simple mascarilla de algodón puede reducir la distribución de gotitas virales hasta en un 99 por ciento.
Lamentablemente, algunas personas terminan contrayendo COVID-19. En estos casos, los gobiernos han probado una NPI llamada rastreo de contactos. Esto significa rastrear cuidadosamente y poner en cuarentena a todas las personas con las que una persona infectada ha entrado en contacto. Esto es muy efectivo; también requiere mucho tiempo. La ejecución eficaz de un programa de seguimiento de contratos en los EE. UU. Podría requerir 300.000 trabajadores. Eso es una tarea difícil.
La pandemia de coronavirus se ve agravada por el miedo y las mentiras
Conozca a Wanda DeSelle, una enfermera de California de 76 años. Cuando murió de COVID-19 en marzo de 2020, su afligida familia tuvo que despedirse por video chat. El riesgo de infección era demasiado alto para visitarlo en persona.
Conozca a Richard Levitan, un médico de New Hampshire. Durante el brote de la ciudad de Nueva York, viajó a Manhattan para ayudar a los hospitales abrumados. Había planeado quedarse con su hermano, pero cuando llegó allí, el propietario de su hermano no lo dejó entrar al apartamento. Al propietario le preocupaba que pudiera ser contagioso.
Conoce a Alex Jones, una personalidad de los medios de Texas. A medida que aumentaban las muertes por coronavirus, comenzó a vender plata coloidal como una cura maravillosa, una sustancia que es completamente inútil contra el virus.
Durante una pandemia, hay más de qué preocuparse que la enfermedad en sí. El espectro de la enfermedad afecta a todos los sectores de la sociedad al sembrar las semillas de la miseria, el miedo y la desinformación.
Las pandemias son eventos espantosos y se ven agravados por sus impactos psicológicos. Las encuestas ya han encontrado que las consecuencias del SARS-2 han aumentado significativamente los sentimientos negativos en toda la sociedad. En 2019, el 83 por ciento de los estadounidenses informó que se sentía feliz. Para abril de 2020, eso cayó al 64 por ciento. Mientras tanto, durante el mismo período, han aumentado los sentimientos de preocupación, tristeza e ira.
La angustia emocional de perder a seres queridos, el temor a una infección y la posibilidad de perder el sustento hace que las personas estén ansiosas por cualquier tipo de alivio psicológico. Desafortunadamente, esto hace que la gente busque a otros a quienes culpar por su miseria. A raíz de este brote, las teorías de la conspiración se han disparado. Por ejemplo, una encuesta reciente encontró que el 29 por ciento de los estadounidenses cree que el SARS-2 fue diseñado intencionalmente en un laboratorio chino.
Lamentablemente, esta acusación falsa no es la única información errónea popular. A lo largo de la pandemia, los funcionarios del gobierno han tergiversado repetidamente los hechos para su propio beneficio. La administración Trump ha minimizado el peligro del virus, llegando a reprender a los funcionarios de los CDC en febrero de 2020 por sugerir que la pandemia podría llegar a EE. El mismo Trump ha afirmado repetidamente que el virus está contenido, incluso cuando las infecciones y las muertes han seguido aumentando de manera constante.
Todo este miedo y mala información tienen el efecto de empeorar la pandemia. En todo Estados Unidos, muchos ignoran el peligro real del virus y continúan reuniéndose en eventos concurridos. Otros actúan con malos consejos médicos, como una pareja en Arizona que bebió agentes de limpieza venenosos creyendo que podían combatir el virus. Ambas reacciones extremas conducen a un sufrimiento innecesario y evitable.
La pandemia del SARS-2 destaca y agrava las divisiones sociales existentes
Imagínese esto: usted es un trabajador administrativo acomodado que vive en Manhattan. Cuando COVID-19 llegue a la ciudad de Nueva York, simplemente haga las maletas y diríjase a una casa de verano en el norte. Después de todo, puede trabajar desde cualquier lugar. Y, si se enferma, su seguro médico le brindará la mejor atención.
Ahora, aquí hay un escenario diferente: eres un conserje de Queens con dificultades. Cuando COVID-19 golpea, tienes una opción. Siga yendo a trabajar y corra el riesgo de contraer coronavirus o intente ponerlo en cuarentena en su pequeño apartamento que comparte con otras cinco personas, incluidos sus abuelos ancianos. En otras palabras, puede arriesgarse a enfermarse o asegurarse de que se arruine.
Sin duda, todo el mundo preferiría ser tan rico de Manhattan. Sin embargo, para muchas personas en Estados Unidos, la segunda historia está más cerca de la realidad.
Puede parecer que los virus son partes neutrales. Sí, causan sufrimiento, pero el dolor se distribuye por igual. Sin embargo, este no es el caso. Las enfermedades a menudo afectan a diferentes porciones de la población de diferentes maneras, y el SARS-2 no es una excepción. Por ejemplo, los ancianos corren un riesgo mucho mayor. Si tiene menos de 20 años, su probabilidad de morir es de aproximadamente 1 en 20.000. Si tiene más de 50 años, esa probabilidad aumenta a 1 en 100. De manera similar, los hombres parecen morir al doble que las mujeres debido a diferencias en la salud general.
Una tendencia recurrente a lo largo de la pandemia del SARS-2 es que las comunidades marginadas se enfrentan a los peores resultados. Esto es evidente en las disparidades raciales en las tasas de infección y las estadísticas de mortalidad. En los Estados Unidos, en comparación con los estadounidenses blancos, los estadounidenses hispanos y negros tienen tres veces más probabilidades de contraer COVID-19 y el doble de probabilidades de morir a causa de la enfermedad. Asimismo, algunos de los brotes más intensos han ocurrido en comunidades nativas americanas de bajos ingresos y desfavorecidas.
Estas diferencias se atribuyen en parte a los estados socioeconómicos desiguales entre estos grupos. Por ejemplo, es más probable que las minorías raciales tengan trabajos que requieran trabajo en persona. Esto aumenta las posibilidades de estar expuesto a la enfermedad. Además, estos trabajos a menudo pagan poco y no brindan cobertura médica, dos factores asociados con problemas de salud crónicos como la diabetes, la hipertensión y las enfermedades cardiovasculares. Estas condiciones subyacentes aumentan en gran medida las posibilidades de morir por COVID-19.
Sin embargo, por terribles que sean estas divisiones, la pandemia también ha provocado cierta solidaridad social.
La amenaza de COVID-19 inspiró a muchos a trabajar juntos
En marzo de 2020, la Universidad de Yale canceló todas las clases presenciales. Los estudiantes universitarios de la escuela regresaron a casa para esperar el virus. Sin embargo, uno de ellos, un estudiante llamado Liam Elkind, no se contentaba con pasar todo el día simplemente tomando notas en línea.
En cambio, él y sus amigos decidieron ayudar a los necesitados. Juntos, crearon Invisible Hands, una organización diseñada para entregar comestibles y otros suministros a los residentes mayores de Manhattan. En cuatro días, tenían 1.200 voluntarios. En un mes, tenían 12.000.
Claramente, las presiones de una pandemia no siempre resultan en discordia y desconfianza. De hecho, circunstancias tan difíciles a menudo sacan a relucir nuestros impulsos más altruistas.
Invisible Hands es solo una de las muchas organizaciones de ayuda mutua que surgieron a raíz del COVID-19. En todo el país, las personas establecieron redes sociales para garantizar que sus vecinos tuvieran acceso a alimentos, refugio, cuidado de niños, transporte y servicios de salud mental. Según una encuesta, en mayo de 2020, un asombroso 37 por ciento de los estadounidenses había donado tiempo, materiales o dinero a organizaciones de ayuda.
Según los científicos sociales, estos actos de bondad no son infrecuentes durante los desastres. En muchos casos, la adversidad invita a las personas a poner las necesidades de amigos, familiares e incluso extraños por encima de las propias. Por ejemplo, un estudio reciente examinó la forma más eficaz de enmarcar los mensajes de salud pública. Descubrieron que las personas están más motivadas para cambiar su comportamiento si los mensajes tratan de proteger la salud de los demás. La gente escucha menos si el consejo es para protegerse.
Esta dinámica desinteresada es especialmente evidente en las acciones de los médicos, enfermeras y otros trabajadores esenciales que continuaron trabajando durante la pandemia. Al principio del brote, muchos hospitales carecían de suficiente equipo de protección personal para mantener a todos a salvo. Sin inmutarse, muchos miembros del personal fabricaron sus propios suministros a partir de bolsas de basura, se hicieron máscaras y continuaron salvando vidas a pesar de los riesgos.
La búsqueda de una vacuna también está impulsada por este espíritu colaborativo. Investigadores de todo el mundo comparten información para acelerar el desarrollo de fármacos. Además, las personas ya están haciendo cola para la peligrosa tarea de probar nuevos medicamentos. En abril de 2020, más de 1.500 personas se habían inscrito para recibir vacunas de prueba. A pesar de que tales pruebas son potencialmente peligrosas, muchos todavía quieren ayudar a encontrar una solución.
El impacto de la pandemia se sentirá de muchas formas, grandes y pequeñas
Algunos pueden describir el brote mundial de COVID-19 como un evento trascendental de proporciones trascendentales. Sin embargo, si le preguntas a Thomas Lecocq, sismólogo del Real Observatorio de Bélgica, fue todo lo contrario.
Verá, el laboratorio de Lecocq contiene equipos sismológicos sensibles capaces de capturar cada minuto de sacudidas y temblores en todo el mundo. Sin embargo, en marzo de 2020, cuando gran parte de Europa se bloqueó, los instrumentos registraron una extraña tranquilidad. La caída repentina de la actividad humana fue tan dramática que literalmente hizo que la Tierra se quedara quieta.
Un hecho tan inusual solo demuestra la inmensa escala de la interrupción de la pandemia. En el transcurso de unos pocos meses, este evento global cambió la vida cotidiana en todo el planeta. Además, sus efectos continuarán durante los próximos años.
A medida que el nuevo coronavirus se extendió por todo el mundo, muchas cosas cambiaron muy rápidamente. Las iglesias y las salas de conciertos se vaciaron y los hospitales y las funerarias se llenaron de cadáveres. La demanda de combustible cayó y los precios del petróleo cayeron, mientras que las ventas de licores subieron a un máximo histórico. Estos rápidos desarrollos fueron solo el primero de muchos cambios que seguramente continuarán a medida que el virus transforma todos los aspectos de la vida.
Un ajuste muy notable en nuestra vida diaria es cómo interactuamos en público. Las máscaras ahora se consideran accesorios imprescindibles, y los saludos de apretón de manos se consideran tabú. Es difícil decir cuánto tiempo se mantendrá esta nueva etiqueta interpersonal, pero es posible que permanezca mucho después de que el virus esté contenido. Dentro de unos años, puede ser una cortesía común saludar con una reverencia o un gesto distante similar.
Otros impactos son menos benignos. El auge de la escolarización virtual y el teletrabajo ha abierto la puerta a nuevas formas de vigilancia intrusiva. En muchas jurisdicciones, los estudiantes que rinden exámenes son cada vez más supervisados por tecnologías de reconocimiento facial y seguimiento ocular. Mientras tanto, muchos jefes monitorean la productividad de los trabajadores con software similar. Peor aún, los datos recopilados por estas empresas se almacenan y venden sin el permiso de los usuarios.
Seguro que vendrán más cambios. Algunas ciudades están cerrando calles a los automóviles para crear más espacio para el paseo público; otros están viendo un éxodo masivo a medida que los residentes más ricos huyen al campo. Los trabajadores esenciales como los empleados de la tienda de comestibles y los conductores de reparto, fortalecidos con nueva energía, luchan cada vez más por más derechos y reconocimiento. No está claro cómo se desarrollarán estos cambios en el futuro. Pero una cosa es segura: el mundo nunca volverá a ser el mismo.
La trayectoria futura de la pandemia del SARS-2 sigue siendo incierta
Estamos a finales de la década de 1880 y el mundo está asolado por otra plaga. Comienza en la remota ciudad de Bukhara, en lo que hoy es Uzbekistán, y se extiende a Europa a través de líneas ferroviarias recién construidas. Pronto muere gente en San Petersburgo, luego en Berlín, luego en París y Lisboa. Cuando llega a EE. UU., Un cuarto de millón de personas han muerto.
Entonces, ¿qué pasó con esta terrible enfermedad? ¿Cómo terminó la plaga? Bueno, no fue así. Al menos, no realmente. Los científicos sospechan que el patógeno detrás de la pestilencia fue OC43, un tipo de coronavirus. Puede que el nombre no le resulte familiar, pero probablemente ya esté familiarizado íntimamente con el virus. OC43 todavía está entre nosotros. Hoy causa un resfriado común.
Es posible que el SARS-2 siga una trayectoria similar. La pandemia terminará, pero el virus puede permanecer.
Todavía es demasiado pronto para decir cómo se desarrollará la actual pandemia de coronavirus. Sin embargo, podemos hacer algunas conjeturas. Una posibilidad es que la humanidad logre la inmunidad colectiva. Esto es cuando suficientes personas son inmunes al virus y la enfermedad tiene dificultades para propagarse. Podemos lograr esto con una vacuna eficaz o puede ocurrir de forma natural. Sin embargo, esto ocurriría solo después de que alrededor del 70 por ciento del mundo haya contraído COVID-19.
Otra posibilidad es que el SARS-2 mute para volverse menos mortal. Un virus verdaderamente exitoso necesita que sus anfitriones sobrevivan el tiempo suficiente para propagar la enfermedad, por lo que existe una presión evolutiva para que los vectores de la enfermedad se vuelvan más leves con el tiempo. Esto es posiblemente lo que sucedió con OC43. Después de su ejecución inicial en todo el mundo, ganó una cepa más suave del virus, que todavía circula hoy.
Y, por supuesto, los virus no son los únicos organismos que se adaptan. Existe alguna evidencia de que ciertas variaciones genéticas hacen que algunas personas sean resistentes a la enfermedad. Durante generaciones, la selección natural puede hacer que este rasgo sea más común, dando así inmunidad a nuestros descendientes. Esto ha ocurrido a lo largo de la historia. Una dinámica similar hace que las poblaciones de las regiones del mundo ricas en paludismo sean más resistentes a esa enfermedad que sus homólogas europeas.
Dejando de lado la bioquímica, la medida más significativa para superar una pandemia es social. Un brote solo termina realmente cuando la vida comienza a sentirse normal nuevamente. Esto requiere que todos, incluidos los miembros más vulnerables y marginados de nuestra comunidad, se sientan seguros al regresar a la sociedad. Esto puede requerir un gran esfuerzo comunitario, pero estamos preparados para el desafío. Tenemos que ser. Después de todo, la próxima pandemia podría estar a la vuelta de la esquina.
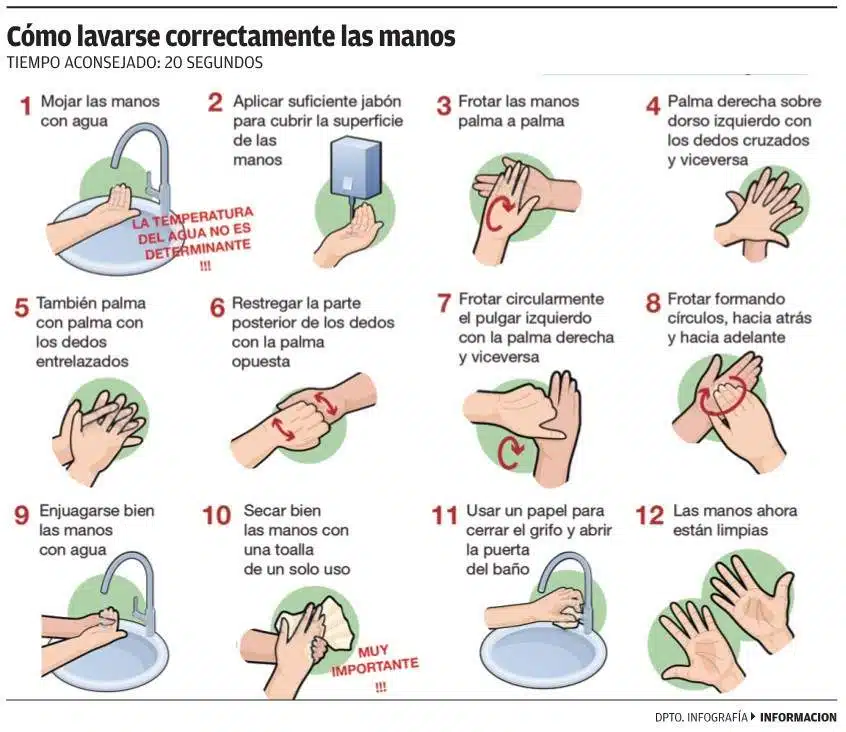
Proteja a los demás siguiendo las pautas de salud pública
Una vacuna futura puede aliviar el brote en curso. Mientras tanto, el mejor curso de acción es frenar la propagación del virus siguiendo simples intervenciones no farmacéuticas como lavarse las manos, ponerse una máscara en público y evitar las grandes reuniones. Claro, no es divertido, pero podría salvar vidas.

